王慧晓医生的科普号
- 精选 7旬老伯错把头痛当感冒一检查竟是脑动脉瘤破裂险丧命
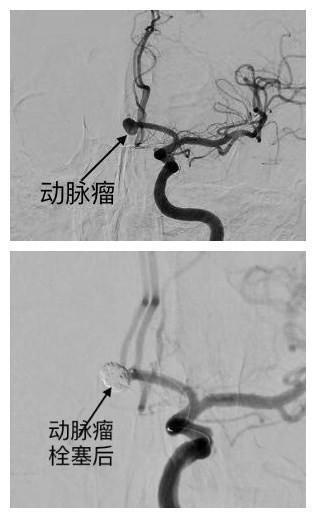
十天前,家住鄞州区的71岁夏老伯莫名出现头痛、低烧,“我以为是感冒了,也没当回事,可低烧持续了一个星期都未见好转……”夏老伯这才着了急,赶紧到鄞州人民医院就诊,结果医生一检查发现,夏老伯竟是脑动脉瘤破裂出血,所幸的是经过该院医生的积极手术治疗,现已康复出院。 据夏老伯的主治医生王慧晓主任医师透露,夏老伯刚入院时门诊头颅CT并未见异常,做了个腰椎穿刺,查出脑脊液里有200个红细胞,被门诊医生确诊为头颅CT阴性的蛛网膜下腔出血。随即夏老伯立即被送往该院神经外科救治。 “查了脑血管造影显示夏老伯颅内有个直径8mm的破裂前交通动脉瘤” 王慧晓在征得患者及家属同意后,立即为夏老伯进行了微创神经介入栓塞治疗,半个小时后,手术顺利完成,术后三天夏老伯就康复出院了。 “王医生给我手术一做完,我头就不痛了,这次真的感谢医生的救命之恩”夏老伯说,他做梦也没想到自己得了这么要命的病,之前一直以为自己得了风寒。 王慧晓介绍,通常每3个动脉瘤破裂病人中,就有将近1个会因动脉瘤破裂而死亡,脑动脉瘤破裂出血后,在24小时内再次破掉机会很高,再次破裂后死亡机率就会成倍提高。 “动脉瘤破掉后致蛛网膜下腔出血,将继发脑血管痉挛,会加重神经损伤,也会使患者瘫痪、意识昏迷,严重时甚至会死亡。因此,脑动脉瘤病人都要积极及早处理,并依动脉瘤破掉状况与位置而决定治疗方式,包括开刀或血管栓塞。” 王慧晓说,脑动脉瘤不是脑瘤,脑动脉瘤是因先天血管壁异常、血管硬化或高血压者,容易在血管分叉处产生凸出的囊泡状物体。 王慧晓介绍,入秋以来,天气逐渐变凉,又到了动脉瘤高发季节,近两周该院就收治了5个动脉瘤病人。颅内动脉瘤破裂出血发病前往往有情绪激动、用力大便或剧烈咳嗽病史,发病时大多症状典型如头痛如裂,有时甚至昏迷,一般容易诊断;但有时却像凶险狡猾的敌人,善于伪装,不易发现,像夏老伯这样,头痛不是很厉害而错当感冒。他提醒,一般脑动脉瘤破裂好发于45至60岁间,多数患者都是在动脉瘤破掉时,出现剧烈头痛、恶心、呕吐、单边肢体无力、昏迷等症状,特别是季节交替,加上气温变化大,使得血压突然升高,因而增加了动脉瘤破裂几率。若出现身体异常,应立即来医院就诊。(通讯员 郑瑜)
 王慧晓 主任医师 宁波大学附属人民医院 神经外科1347人已读
王慧晓 主任医师 宁波大学附属人民医院 神经外科1347人已读 - 精选 起病像短暂性脑缺血发作的进展性脑卒中,惊心动魄的24小时抢救
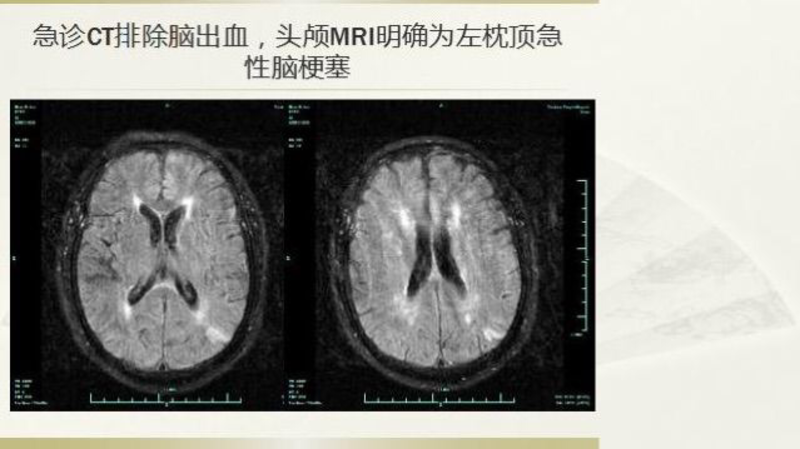
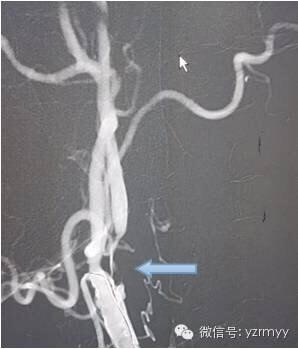
患者,男性,73岁,退休干部。因“突发言语含糊,神志模糊1.5小时”入院(因为患者女婿认识笔者,就诊一点也没耽误)。送我院急诊查头颅CT:头颅平扫未见异常。既往冠脉支架植入后、糖尿病等病史,长期服用阿司匹林。二周前因骨折手术停用阿斯匹林。 入院体检:神志清,反应略迟钝,右侧鼻唇沟变浅,伸舌右偏,四肢肢体肌张力未见异常,肌力5级。 千万不能当短暂性脑缺血发作,当即安排急诊磁共振! 如图磁共振证实右枕叶急性脑梗塞。应该像是分水岭脑梗塞,颈动脉系统狭窄可能。 尽管患者此刻已经恢复正常,还是安排急诊CTA。 如图CTA证实:左侧颈内动脉起始部位极度狭窄(线样)伴远端闭塞。 尽管患者意识及肢体活动正常, 果不出所料,一小时后患者再度神志不清,右侧肢体不能上抬,进展性卒中!所幸,我们已经做好手术准备了,马上行脑血管造影如图。 患者能表现正常全靠对侧颈内动脉的侧枝循环而代偿供血。 先球囊预扩后线样狭窄改善明显,可以放自膨支架了! 但支架释放后狭窄改善不明显。 进行球囊后扩后狭窄明显改善。 颈内动脉远端闭塞处抽吸出血栓。 再次造影侧位片!狭窄改善好,远端通畅。 再次造影正位片! 术后二十四小时患者意识转清,右侧肢体肌力基本正常。头颅CT复查仅见很小的梗塞灶。
 王慧晓 主任医师 宁波大学附属人民医院 神经外科1094人已读
王慧晓 主任医师 宁波大学附属人民医院 神经外科1094人已读 - 典型病例 二个月内昏倒三次的颈动脉狭窄
曹先生今年76岁,一年前出现头晕不适症状,近两个月内昏倒3次,心急火燎的病人家属带着病人来到我院门诊。这不看不要紧,一查吓一跳!原来老人左右两侧的颈动脉狭窄重度狭窄了…… 患者情况 近日,神经外科在心内科与 介入科的共同协助下,成功为一位高龄颈动脉重度狭窄(狭窄95%以上)患者实施了脑保护装置下颈动脉狭窄支架成形术,术后三天患者康复出院。 曹先生今年76岁,一年前出现头晕不适症状,近两个月内昏倒3次,心急火燎的病人家属带着病人来到我院门诊,B超发现双侧颈动脉高度狭窄,后收住神经外科。入院后,脑血管造影提示:患者左侧颈总动脉及颈内动脉重度狭窄大于80%,且长度大于6cm,右侧颈内、外动脉起始段重度狭窄,狭窄程度超过95%,长度约3cm。经过进一步评估,医生认为患者狭窄病变位置与其临床症状存在直接关系,解除狭窄很有必要。 但由于患者颈动脉重度狭窄,且其中存在着不稳定斑块,若贸然进行手术,可能导致斑块脱落,造成患者脑栓塞;高度狭窄的颈动脉行球囊预扩时刺激颈动脉窦可能致心跳骤停,且术后颈内动脉扩张后可能发生脑过度灌注综合征而引起死亡率很高的脑出血。在了解情况后,患者子女拿着检查单到市区内另外两家大医院咨询,均认为手术指针明显,但血管狭窄程度过大,手术风险极高而婉拒手术。于是患者子女带着老人又回到了我院住院治疗。鉴于手术的复杂性和高风险性,该科主刀医生王慧晓进行了充分的术前讨论,围绕患者的适应症、可能出现的并发症及术后医护管理等,制定了详细周密的治疗计划,同时征得患者及家属同意,确定实施手术。 手术在局麻状态下进行。手术过程中,心内科赵乾磊医师娴熟地20分钟内安置心脏临时起搏器,设定起搏心率60次/分,神经外科王慧晓、陆洲医师、介入科马霁波医师将保护伞装置置于患者颈内动脉远端,然后给予扩张球囊对患者狭窄处颈动脉进行扩张,当球囊扩张时患者心率一过性降至45次/分时,预置临时起搏器及时发挥作用,自行启动将心率升至62次/分。再将支架置入狭窄段,最后撤除保护伞及临时起搏器,顺利完成手术,造影提示患者颈动脉狭窄处明显增宽,远端颅内供血明显改善。术中患者未出现任何不适症状,术后患者未再出现短暂性脑缺血发作情况,于术后三天顺利出院。 据悉,目前颈动脉支架成形术(cas)是近年来发展起来的治疗颈动脉狭窄的有效手段,该手术具有微创、阻断血流时间短、改善临床症状明显等优点。颈动脉狭窄≥70%,有脑梗塞症状或短暂性脑缺血发作的患者,经过该手术治疗,能够获得较好的临床疗效。我科在实施颈动脉支架成形术的过程中使用了脑保护装置,临时起搏器,防止了颈动脉斑块脱落造成远端血管闭塞和梗塞及心跳骤停,大大地降低了手术的风险。 (来源:神经外科)
 王慧晓 主任医师 宁波大学附属人民医院 神经外科1159人已读
王慧晓 主任医师 宁波大学附属人民医院 神经外科1159人已读 - 医学科普 高科技下的神经外科,病患年龄不再不可逾越
近日,曾经偏瘫在床、神志模糊2周的85岁高龄桂老伯顺利经过颅脑功能区胶质瘤手术切除并积极治疗一月后又愉快地走着出院了。能对如此高龄患者位于大脑功能区胶质瘤进行复杂的手术充分体现了我院神经外科整体综合水平。该手术既要求主刀医师对神经外科全面知识综合掌握及对自己手术技术充分自信,又要求术者能够善于同患者家属沟通及敢于担当的精神,同时体现了神经外科精诚团结的团队精神。在经过科内充分的讨论及科主任徐永康等支持下,主刀医师王慧晓在助手陆洲医师帮助下,利用术中导航系统,保证手术皮层切口误差严格小于2mm,并应用目前国际上最新理念下的脑沟入路,应用自动对焦、能放大十数倍的德国手术显微镜紧贴肿瘤“包膜”进行精细解剖使手术创伤最小化,从而使位于功能区的肿瘤像精准雕刻般地切除,相邻脑功能区不但未受损伤,而且解除了肿瘤压迫,故患者术后肢体功能很快又恢复了。 近年来,医院始终对神经外科发展给予大力支持,尤其体现在神经外科医疗设备上,我们的神经外科手术显微镜、神经导航、超声CUSA、气动铣刀磨钻系统、高清神经内镜、旋转功能的数字平板DSA等重大高科技神经外科设备引进上始终走在宁波市前列,上述先进设备是我们神经外科能开展目前国际流行的精准微创神经外科的坚实基础,也进一步拓展了我们神经外科手术范围。例如传统上手术夹闭动脉瘤需要剃光头,然后“劈开”巴掌大小的骨瓣才能进行手术,现在我们不需剃头,通过藏在眉毛内的小切口及直径2.5cm的骨孔(又称锁孔)就能摘除“炸弹”。现代精准微创神经外科的手术创伤同传统手术相比,可谓天壤之别。国外许多医学中心已经能够使脑肿瘤患者手术后两三天出院。该技术也使高龄、体弱患者进行颅脑手术成为可能,而我科在该技术及理念广泛应用上已积累相当经验。鄞州天童83岁的李老伯罹患垂体大腺瘤数年,垂体功能极度低下,手术前精神萎靡,一天昏睡20小时,要两个人架着才能上厕所,我们通过鼻孔应用神经内镜微创的办法切除了肿瘤,术后三个月李老先生能提着菜篮子为家里人卖菜了。塘溪的84岁的蔡老太罹患凶险的颅内动脉瘤,我们仅在患者大腿根部切一个2mm皮肤切口,从股动脉穿刺应用神经介入技术去除了患者脑内的“炸弹”。术后老太恢复如常,回家后村里人没人相信老太颅内“开过刀”。还有如咸祥的78岁的人高马大的朱老先生,因“脑积水”而行走不稳、小便失禁,家里都有股难闻的尿骚味,服侍的老伴苦不堪言,我们通过小小的分流手术使老头恢复正常了。两儿子外出做生意再也没有后顾之忧了。
王慧晓 主任医师 宁波大学附属人民医院 神经外科1147人已读





